科学饮水,为肾脏“减负”的生活指南——肾源性水肿患者的饮水指导
山西医科大学第二医院肾内科 郭小丽 韩佳磊
当我们晨起照镜时发现眼睑肿得像“核桃”,或是久坐久站后脚踝、胫前区等身体低垂部位可按出深深的凹陷,长期卧床者则骶尾部可按出深深的凹陷。很多肾病患者会意识到:水肿——这个肾小球疾病最常见的信号,已经悄悄找上门了。作为肾病的典型临床表现之一,肾性水肿不仅影响生活质量,严重时更可能暗藏心力衰竭、肾功能恶化的风险,而“怎么喝水”,正是肾病患者日常管理中最容易踩坑、也最需要科学指导的环节——喝多了会加重水钠潴留,喝少了又可能引发血液黏稠、泌尿系统感染、血栓等问题,加重对人体的危害。
一、肾性水肿,为什么会“赖”上你
其发病机制主要与肾脏滤过、排泄功能受损导致的水钠潴留有关,同时低蛋白血症会促使水分渗入组织间隙,最终形成水肿。
肾性水肿的出现,本质是肾脏“代谢工厂”的运转失灵,主要源于以上两大核心问题:
(一)肾脏“排水泵”罢工:水钠潴留
健康肾脏每天会过滤约180升原尿,再通过肾小管重吸收、浓缩,最终排出约1.5~2升尿液。但当肾小球发生炎症、硬化时,肾脏的滤过功能会大幅下降,多余的水分、钠离子无法及时排出,只能滞留在体内,成为水肿的“原料”。
(二)血管“保水能力”下降:低蛋白血症
肾病患者常伴随蛋白尿——大量白蛋白从尿液中流失,导致血液中白蛋白水平显著降低,而血白蛋白是维持血管内渗透压的“核心力量”,它的减少会让血管里的水分“渗漏”到周围组织间隙,最终形成眼睑、脚踝等组织疏松部位的凹陷性水肿。这两种机制相互作用,让水肿变得特别“顽固”:长期卧床者的水肿会集中在骶尾部,站立活动者则多见于下肢,且水肿会随体位变化移动,比如睡前是脚踝肿,晨起就变成眼睑肿。若不及时控制,过多的水分会加重心脏负担,诱发心力衰竭,血栓等风险;同时,水分潴留会进一步降低肾脏的血流灌注,加速肾功能的恶化。
二、肾性水肿患者饮水的“雷区”要避开
很多患者对“限水”的理解存在误解,要么过度控水导致脱水,要么放任饮水加重水肿,以下是最常见的4个误区:
(一)“水肿了就不喝水”:越控越危险
有些患者发现水肿后,会刻意减少饮水量,甚至一天只喝几百毫升水。但人体每天通过呼吸、皮肤蒸发会丢失约500毫升水分,若摄入不足,会导致血液黏稠度升高,增加血栓、急性肾损伤的风险;同时,尿液浓缩会刺激尿路黏膜,容易诱发尿路感染,反而加重肾脏损伤。
(二)“渴了再喝”:身体已经“缺水预警”
当感到口渴时,肾脏的血流也会减少,滤过功能会更差。对于肾病患者来说,“口渴”是身体发出的“紧急信号”,而非饮水的“启动键”。
(三)“汤粥、水果不算水”:隐形水分也会“添堵”
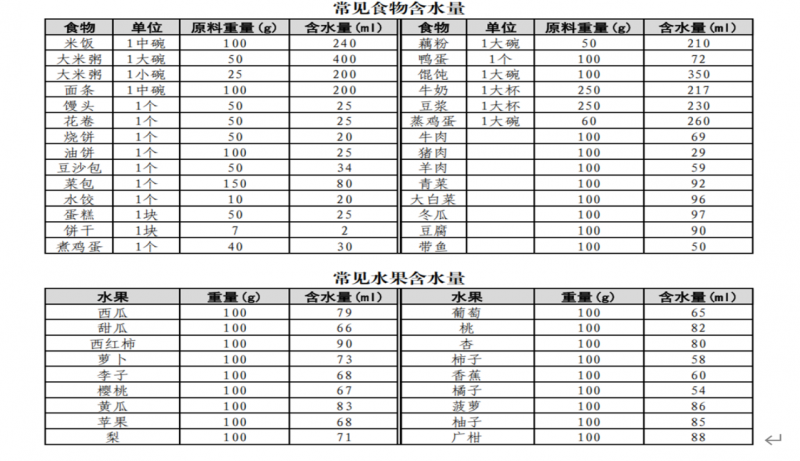
很多患者知道限制喝水,却忽略了汤、粥、水果、面条等食物中的“隐形水分”——比如一碗粥的含水量约400ml,一个40克鸡蛋含水量约30ml,一个100克西瓜的含水量超过79ml等。这些隐形水分会在不知不觉中增加体内水负荷,让水肿难以消退。
(四)“喝茶、饮料代替白开水”:“有形成分”增加肾脏负担
浓茶中的咖啡因会刺激肾脏,增加肾脏负担;含糖饮料会升高血糖,加重肾脏损伤;碳酸饮料中的磷酸盐可能加速肾功能恶化。
三、科学饮水原则:算对量、选对水、喝对法
对于肾性水肿患者,饮水要遵循“量出为入”的原则——每日要根据前一日尿量,计算第二日的饮水量,做到既不增加肾脏负担,也能维持身体的基本代谢。
第一步:学会计算“每日饮水总量”。每日饮水总量=前一日尿量+500毫升。这里的“500毫升”是人体每天通过呼吸、皮肤蒸发丢失的基础水分;而“前一日尿量”是指24小时内的总尿量(需准确记录,建议用有刻度的容器收集)。
举例:若前一天尿量是1000毫升,那么当天的饮水总量应为1500毫升;若前一天尿量不足500毫升(提示肾功能严重受损),则需在医生指导下进一步减少饮水量,通常不超过1000毫升。需要注意的是,这里的“饮水总量”包含了所有进入体内的液体,比如白开水、茶水、汤、粥、牛奶,甚至水果中的水分(比如1个苹果≈150毫升水,1根黄瓜≈200毫升水等)。
第二步:选对“水”,避开“伤肾水”。不是所有的水都适合肾性水肿患者,以下是优先级排序:
白开水、淡茶水:无添加、渗透压低,不会增加肾脏代谢负担,淡绿茶、菊花茶还能辅助清热利尿,但避免喝浓;低钠苏打水:若患者伴随酸中毒,可适量饮用低钠苏打水(注意选择“无添加糖”“钠含量<10mg/100ml”的产品),但不可长期大量饮用。
避开含糖饮料、浓汤、酒、浓咖啡:含糖饮料会升高血糖,加重肾脏损伤;浓汤(尤其各种煲汤)含大量嘌呤、钠,会增加尿酸和水钠潴留,加重水肿;酒精会直接损伤肾小管,加重水肿;过量咖啡因会刺激肾脏,增加尿量,可能导致电解质紊乱(如低钾)
第三步:把控“饮水节奏”,避免“猛灌”。结合肾病患者肾脏代谢特点、水肿防控需求,饮水时间核心遵循白天均匀分配、小口慢饮,睡前严控原则,同时贴合日常作息,让控水不影响生活,还能减少肾脏瞬时负担,以下是分时段精准安排,适配 CKD1-4 期水肿患者,透析患者可在此基础上遵医嘱:
晨起(7:00-7:30):适量补水,唤醒肾脏。饮水量:100-150ml(小口慢喝,约半杯白开水),原因:经过一夜睡眠,身体处于轻度缺水状态,少量补水能稀释血液,温和唤醒肾脏代谢,避免血液浓缩损伤肾脏;切忌晨起猛灌 300ml 以上,避免引起血容量骤增。
上午加餐(9:00-9:30):黄金时段补水,饮水量:200ml ,原因:此时肾脏代谢功能相对活跃,适量补水能帮助肾脏完成晨起的代谢废物排出,且距离早餐已有 1-2 小时,不会加重胃肠道与肾脏双重负担。
上午工作 / 休息间隙(11:00-11:30):提前补,避餐前,饮水量:150-200ml, 原因:午餐前 1 小时补水,能避免餐前空腹缺水,也不会因餐后马上喝水,导致胃内食物稀释、消化液浓度降低,同时错开餐后肾脏与胃肠道的代谢重叠期。
下午(14:00-14:30):午后核心补水 ,饮水量:200ml,原因:午后身体易出现疲劳、血液流速减慢,此时适量补水能维持肾脏滤过的基础血容量,避免因久坐、血液循环差导致水分局部滞留,如下肢水肿。
下午(16:30-17:00):末次大剂量补水,饮水量:150—200ml,原因:这是一天中最后一次较大量补水,后续仅做微量补充,给肾脏留出足够时间(4~5 小时)代谢水分,避免水分堆积在夜间。
晚餐前(18:00-18:30):微量补水,不影响晚餐,饮水量:100ml,原因:晚餐前少量补水即可,防止晚餐时因口渴而过量喝汤、喝水,减少饮食中水分摄入的额外负担。
睡前 3 小时(19:30-20:00,若 23 点入睡):微量润喉即可, 饮水量:50ml以内,润嘴唇、喉咙,不主动喝水。
关键原则:睡前 1~2 小时完全不喝水,这是防控夜间水肿的核心!避免水分在夜间肾脏代谢减慢时滞留,导致晨起眼睑、面部水肿加重,同时减少夜间频繁起夜,保证睡眠质量。建议带刻度的小杯子装水,既能控制单次饮水量,也能清晰记录喝水量。
四、按需调整,不盲目:肾性水肿患者的饮水方案不是“一成不变”的,遇到以下情况时,需要及时调整或者严格遵医嘱执行:
1.出现“脱水信号”:无水肿加重,适当增加饮水。若出现口干、尿量减少、尿液颜色加深(深黄色)、皮肤干燥等脱水表现,可在医生指导下增加500毫升左右的饮水量,同时观察水肿是否加重。
2.出现血压升高、胸憋气紧:严格限水,及时就诊。若患者同时有高血压、心力衰竭,及时就诊,需遵医嘱减少饮水量,同时严格限制钠的摄入(每日<3克,相当于半啤酒瓶盖盐),避免水钠共同潴留加重病情。
3.透析治疗期间:按透析周期调整。接受血液透析的患者,透析间期(通常2-3天)的体重增长不应超过干体重的3%,对应的饮水量需根据体重增长情况调整;腹膜透析患者则需根据每日超滤量计算饮水量,具体需遵循透析中心的指导。
四、科学饮水只是水肿管理的一部分,搭配以下措施能更好地减轻水肿
抬高患肢:平躺时将下肢抬高15-30度,促进静脉回流,减轻下肢水肿;适度活动:避免长期卧床,可在床边慢走、做踝泵运动(勾脚、绷脚、内旋、外旋),预防下肢血栓和水肿加重;监测体重:每天固定时间,固定空腹状态,固定衣服称重,若1天内体重增长超过2千克,提示水钠潴留加重,需及时就医;配合限盐,“控水”才有效,水肿与“水钠潴留”密切相关,若只控水不限盐,即使饮水量减少,多余盐分仍会锁住水分,导致水肿难消。限盐建议:避免食用咸菜、腌制品、加工肉(火腿、香肠)、高钠调味品(酱油油、味精)。 遵医嘱用药:合理使用利尿剂(如呋塞米、螺内酯),但不可自行增减药量,避免电解质紊乱。
肾性水肿不是“少喝水就能解决”的简单问题,而是需要结合肾脏功能、身体状态的精细化管理。科学饮水的核心,是在“满足身体基本需求”和“减轻肾脏负担”之间找到平衡——既不“渴着”肾脏,也不“淹着”肾脏。希望每一位肾病患者都能通过合理的饮水管理,让水肿“退去”,让肾脏“轻松”,在日常中找到与疾病和平共处的节奏。
就医指征:若水肿突然加重(如全身水肿、胸闷气短、无法平卧),可能是心力衰竭信号,需立即就医,同时暂时减少饮水量。伴高血压、心衰需在专科医生指导下进一步严格限水,避免血容量过高加重病情。
参考文献
[1]解洪梅,张艳,周英姿.肾性水肿患者的饮食护理[J].吉林医学,
[2]《内科学》第九版,主编:葛均波 徐永健 王辰,人民卫生出版社;
[3]《肾脏病学》第三版,主编:王海燕,人民卫生出版社
[4]《内科护理学》 第七版,主编:尤黎明 吴 瑛,人民卫生出版社;
[5]山西省住院护理病历记录书写规范(2025年版) 山西省卫生健康委员会